¿Qué es y cómo se forma una úlcera gástrica?
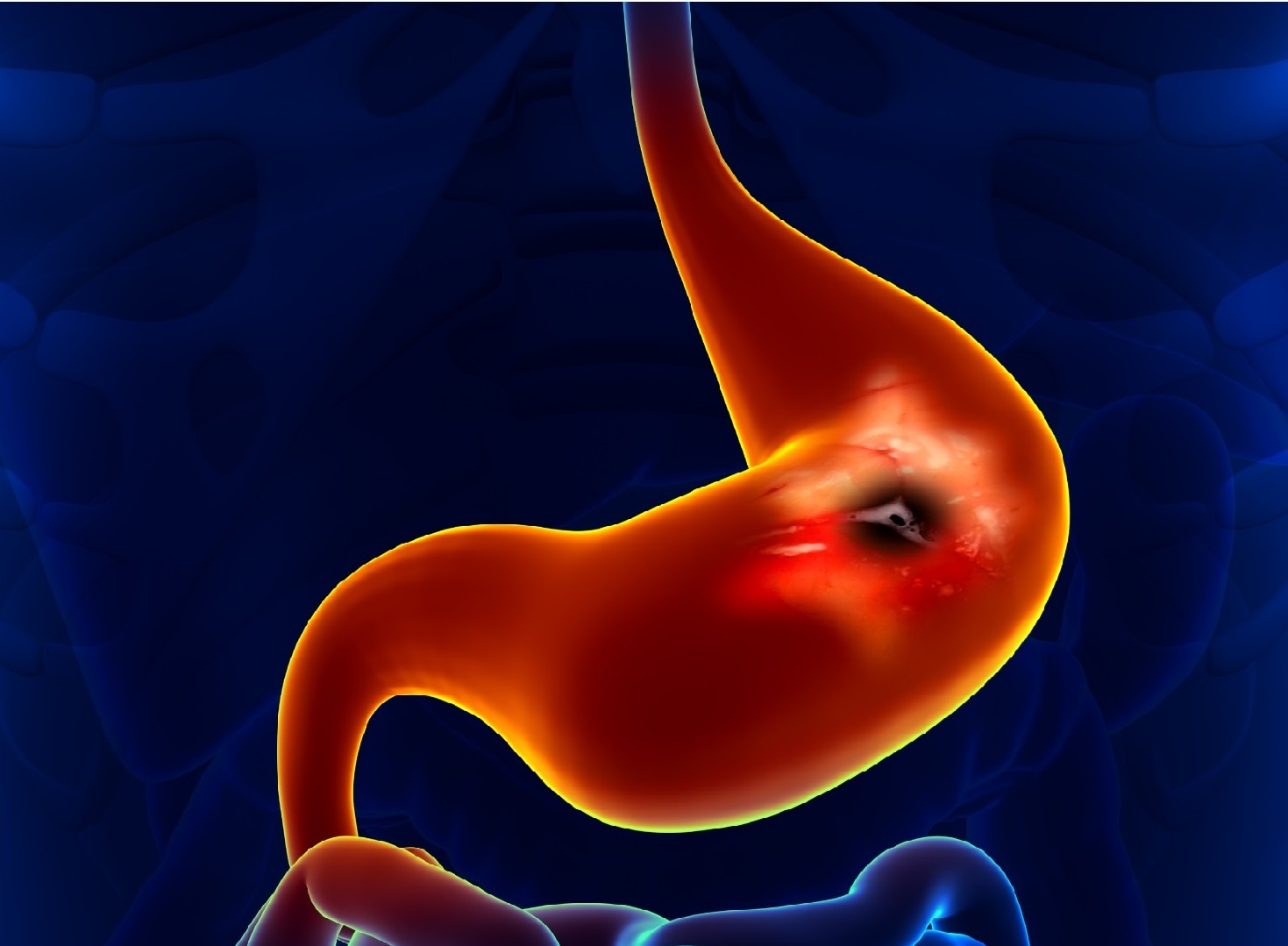
Una úlcera gástrica es una erosión o herida en la mucosa del estómago.
Estas úlceras suelen tener un tamaño entre 0.5 y 1.5 cm de diámetro.
Se considera que la aparición de estas úlceras es de causa multifactorial.
Está implicado un desequilibrio entre el ácido del estómago, una enzima llamada pepsina y las barreras de defensa del revestimiento del estómago.
Este desequilibrio lleva a que se produzca una inflamación, que puede empeorar con la presencia de determinados factores de riesgo, como pueden ser el tabaco, el consumo de alcohol o el tratamiento con radioterapia.
Asimismo, existe una clara relación entre la infección por la bacteria Helicobacter pylori y la aparición de úlcera gástrica.
Una persona infectada por esta bacteria tiene mayor riesgo de desarrollar una enfermedad ulcerosa a lo largo de su vida.
No todos los pacientes con úlcera tienen una infección por Helicobacter pylori, pero dicha bacteria se detecta en un gran porcentaje de pacientes afectos de esta patología.
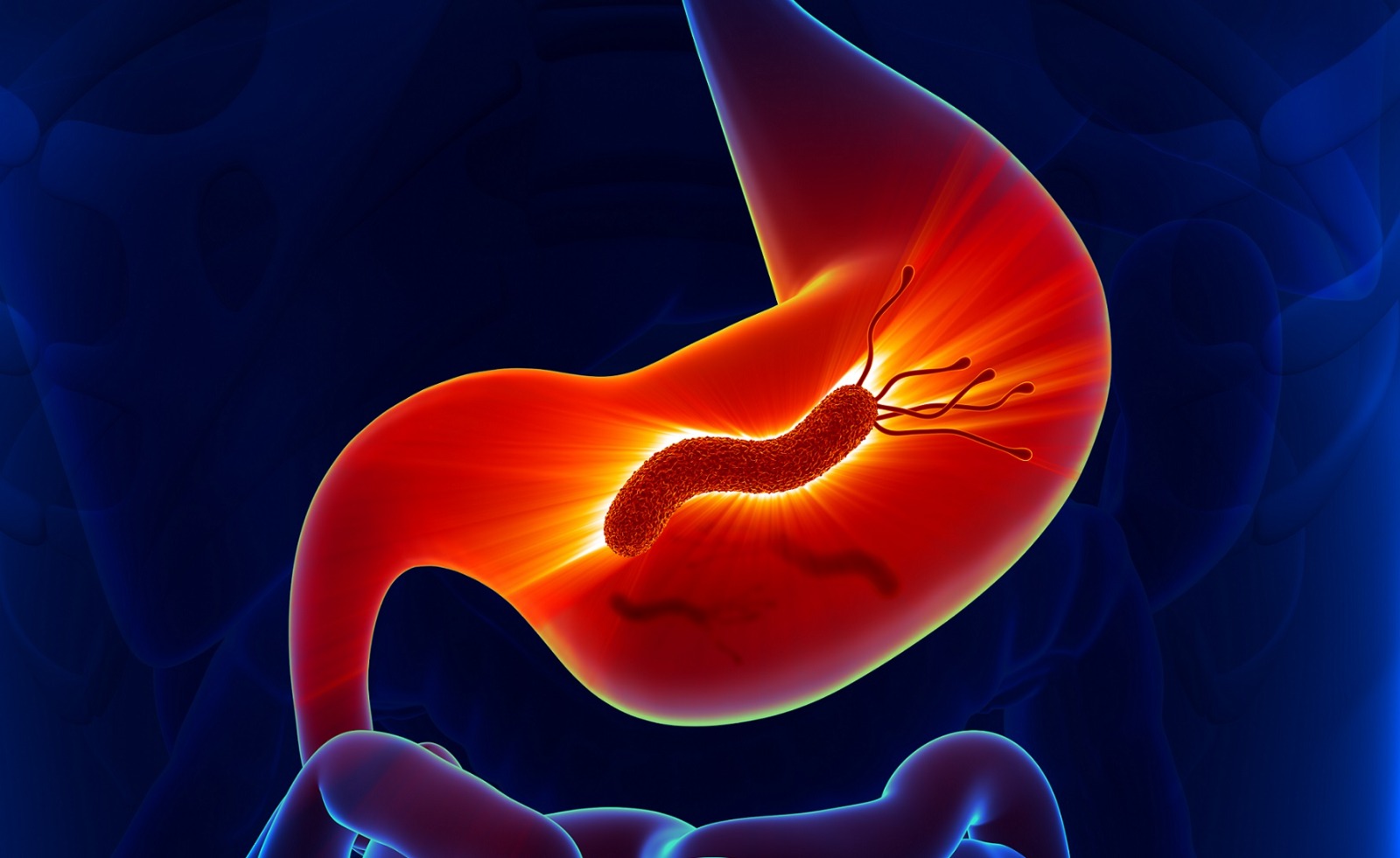
La forma espiral del H. pylori le permite penetrar en la mucosa del estómago para poder adherirse a ella, produciendo una serie de toxinas que la inflaman y la dañan.
Las úlceras también pueden aparecer en relación al consumo de medicamentos como corticosteroides y antiinflamatorios no esteroideos.
Uno de los efectos no deseables de los antiinflamatorios es que aumentan el riesgo de hemorragia digestiva o de enfermedad ulcerosa, pues su uso prolongado puede dañar la mucosa del tracto digestivo hasta causar una úlcera o bien empeorarla si ya existe.
En ciertos casos, poco frecuentes, pueden darse úlceras no asociadas a estos dos factores principales (H. pylori y el uso de antiinflamatorios).
Muchas de ellas se relacionan con un síndrome de hipersecreción ácida, en el cual existe un exceso de secreción de ácidos gástricos que dañan la mucosa.
¿Cuál es su sintomatología?

Los síntomas más habituales de esta úlcera suelen ser:
- Dolor abdominal. Es el síntoma principal, suele ser un dolor agudo, referido como quemazón o ardor en el estómago, de aparición en brotes de 2 a 4 semanas de duración y que suele calmarse con la ingesta o con el uso de antiácidos. En la úlcera gástrica el dolor es más característico inmediatamente tras las comidas.
- Náuseas y vómitos
- Pirosis, es decir, sensación de quemazón en el esófago.
- Distensión abdominal.
También suele diagnosticarse ante la presencia de:
- Hemorragia digestiva, que aparece en forma de vómito de sangre roja o de melenas (deposiciones negras por la presencia de sangre).
- Perforación, cuando la úlcera péptica va penetrando las diferentes capas de la pared gastroduodenal hasta perforarlas. Se manifiesta por la aparición del llamado abdomen agudo, caracterizado por un dolor en epigastrio, brusco, intenso y con endurecimiento de la pared muscular.
- Estenosis pilórica, consistente en el estrechamiento de la zona de unión del estómago con el duodeno. El paciente suele presentar náuseas y sensación de plenitud.
Tratamiento para la úlcera gástrica

Para aliviar los síntomas y atenuar el dolor se indica tratamiento farmacológico, bajo prescripción médica.
Los fármacos habitualmente empleados son los antiácidos y protectores gástricos, siendo el más conocido el omeprazol.
Puede ser necesario un tratamiento a largo plazo.
Si existe infección por H. pylori, el objetivo principal es la erradicación de la bacteria causante del problema.
El tratamiento se basa en la utilización de un inhibidor de la bomba de protones, para disminuir la secreción ácida del estómago, combinado con antibióticos.
Se administra durante unos días, tras los cuales se suele repetir la prueba del alimento para comprobar que la infección por H. pylori haya desaparecido.
Si no se ha conseguido se puede repetir una nueva pauta de tratamiento.
El tratamiento de las complicaciones como el sangrado se suelen tratar mediante endoscopia, que localizan la úlcera sangrante y puede cauterizar la hemorragia.
Si existe perforación gástrica es preciso un tratamiento quirúrgico urgente.
Asimismo, se recomienda seguir una serie de medidas generales como: mantener una dieta equilibrada y sana, evitando las comidas ricas en grasas y realizar comidas pequeñas durante el día a intervalos regulares.
Se aconseja también evitar el tabaco, el té, el café y las bebidas con cafeína, así como el alcohol y el consumo de antiinflamatorios no esteroideos si no es estrictamente necesario.
Importancia de la alimentación en la úlcera gástrica

Se ha postulado que el factor más importante responsable de las variaciones en la incidencia de la úlcera gástrica, es la dieta.
Se ha sugerido que la producción de alimentos refinados con un alto contenido de hidratos de carbono, está asociada con una mayor prevalencia de la úlcera gástrica.
Por tanto, el consumo de una dieta variada y equilibrada, en la cual se restrinjan exclusivamente aquellos alimentos que produzcan molestias, principalmente en la fase aguda de la enfermedad, constituye uno de los pilares fundamentales para evitar los efectos secundarios asociados a esta patología.
Alimentos que se deben evitar en la úlcera gástrica
A continuación, mostramos alimentos que no son aconsejables:
Leche y lácteos
Leche condensada, lácteos con frutos secos o no desnatados, quesos fuertes (grasos, muy maduros o fermentados).
Derivados como nata, mantequilla, margarina, etc.
Fuentes proteícas

Carnes grasas, fibrosas como el conejo, carne cocida dos veces o muy condimentada, embutidos grasos y vísceras, beicon, huevos duros, pescados en escabeche o en salazón (bacalao, arenques), pescados muy grasos, etc.
Cereales
Pan fresco recién horneado tipo baguette (fermenta en el estómago y crea molestias), cereales integrales, muesli (con frutos/as secas), galletas rellenas o bañadas con soluciones azucaradas o chocolate, etc.
Legumbres
Cocidas con tocino, chorizo..., según la tolerancia de cada persona.
Verduras
Evitar las flatulentas (col, coliflor, repollo, coles de Bruselas, alcachofas, cebolla y pimiento en crudo, etc.) y las ensaladas, aunque depende de la persona, ya que lo que a unos sienta bien a otros no y viceversa.
También verduras fibrosas (espárragos, remolacha alcachofas, puerro, maíz).
Frutas
La fruta no madura y cruda, frutas ácidas, fruta en almíbar, frutas desecadas, frutas confitadas, zumos de frutas ácidas (tomates, naranja, etc).
Bebidas
Café, descafeinado y té, bebidas con extractos de café o de guaraná, bebidas con chocolate, bebidas con gas y todas las bebidas alcohólicas (irritan la mucosa gástrica y aumentan la acidez).
Grasas
Se deben evitar las grasas saturadas presentes principalmente en alimentos procesados.
Otros productos
Extractos para sopas en cubitos, caldos concentrados, miel, fritos grasos, pastelería y repostería, chocolate, frutos secos, salsas picantes, helados y sorbetes (el contraste de temperaturas frío-caliente, irrita la mucosa digestiva), especias como pimienta, ajo, pimentón, tabasco, alimentos salados y ahumados, etc.
Alimentos permitidos con la presencia de la úlcera gástrica
Leche y lácteos
No es aconsejable durante la etapa de remisión la toma frecuente de lácteos debido a que aumentan la secreción de ácido gástrico tras su ingesta.
En cualquier caso, se aconseja el consumo de lácteos y derivados desnatados o semidesnatados.
Quesos frescos y bajos en grasa.
Carnes, pescado, huevos y sus derivados
Carnes con poca grasa, pescado blanco y azul cocinado con poca grasa, huevos revueltos o en tortilla o escalfados o pasados por agua, fiambre de pollo o pavo.
Cereales, patatas y legumbres
En relación con las legumbres, se aconseja cocinarlas sólo con arroz o patata y verduras, y si aun así no sientan bien, pasarlas por el pasapurés para eliminar los hollejos y mejorar su digestibilidad y tolerancia.
Patata, arroz, sémola, pasta, pan, cereales del desayuno, galletas tipo María, etc.
Verduras y hortalizas
Suelen sentar mejor los purés que las verduras cocinadas enteras.
Si no cocidas y sin piel.
Frutas
Frescas muy maduras no ácidas, batidas, asadas, en compota o en puré.
Bebidas

Agua, caldos diluidos e infusiones suaves (salvo las indicadas en alimentos limitados).
Batidos realizados con leche o yogur desnatados.
Grasas
Aceite de oliva y semillas (girasol, maíz, soja...), mantequilla y margarinas vegetales, en crudo se toleran mejor.
Condimentos y otros
Laurel, canela, hierbas aromáticas, vainilla, perejil.
Otras pautas generales para evitar úlcera gástrica
Evite las comidas muy abundantes
Coma poca cantidad y varias veces al día; lo ideal es repartirlas en 5-6 tomas (desayuno, media mañana, comida, merienda, cena y algo antes de acostarse).
Coma despacio y en un ambiente tranquilo
Mastique bien.
Repose sentado media hora después de las comidas principales.
Tome 2 litros de líquidos al día.
En pequeñas cantidades, fuera de las comidas, 30 o 60 minutos antes o después.
Evite los zumos de naranja, tomate y las bebidas gaseosas.
Realice cocinados sencillos

Hervidos, en su jugo, plancha, vapor, horno y evite los fritos, rebozados, empanados, salsas, guisos y en general todas aquellas cocciones que lleven adición de grasas y aceites.
Legumbres y cereales
Las legumbres pueden producir gases.
Para evitarlo cambie el agua de cocción una vez hayan hervido 10 minutos y páselas por el pasapurés para mejorar su digestión.
Si no tolera los cereales integrales sustitúyalos por refinados.
Otras pautas
Utilice la sal, especias y condimentos con moderación
Evite los alimentos estimulantes e irritantes físicos.
Estimulantes como el café, té, refrescos de cola, alcohol,etc.
Irritantes físicos como frutas y verduras crudas, carnes fibrosas, alimentos integrales...) y aquellos que, aun estando permitidos, note que no tolera bien de forma repetida.
Recetas recomendadas para la úlcera gástrica
A continuación, Dietfarma te ofrece algunas recetas saludables y deliciosas, aptas para el manejo de su enfermedad.
 Lentejas a lo pobre con arroz: 324,4 kcal
Lentejas a lo pobre con arroz: 324,4 kcal
 Manzana asada en microondas: 139, 43 kcal
Manzana asada en microondas: 139, 43 kcal
 Crema de calabaza y calabacín: 160, 05kcal
Crema de calabaza y calabacín: 160, 05kcal
 Tortilla de patatas cocidas con calabacín:228,72 kcal
Tortilla de patatas cocidas con calabacín:228,72 kcal
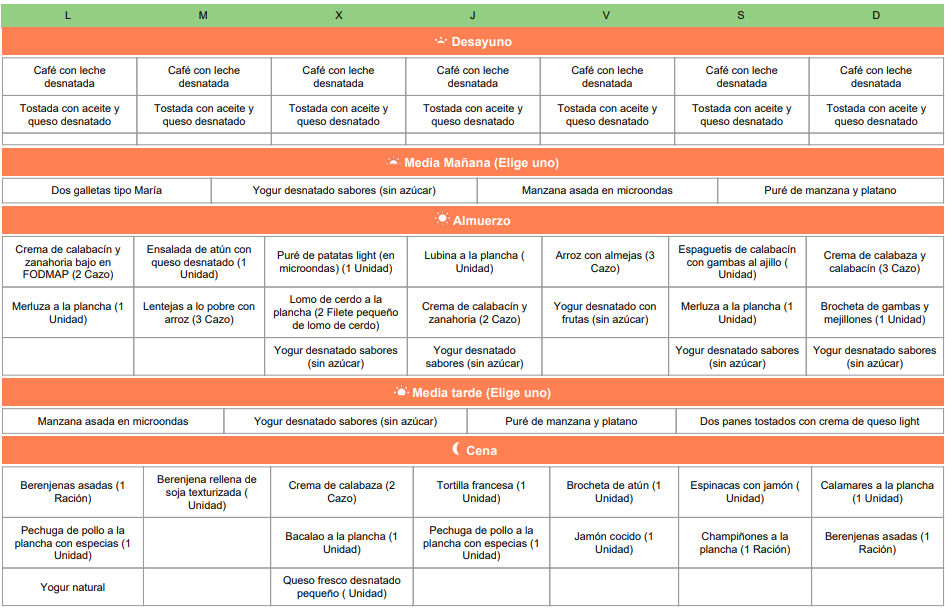
Dieta modelo para el tratamiento de la úlcera gástrica
En esta imagen se muestra un ejemplo de un menú semanal saludable para ayudar con los síntomas de la úlcera gástrica.
Preguntas frecuentes

¿Cómo se desarrolla una úlcera gástrica?
Se considera que la aparición de estas úlceras es de causa multifactorial. Está implicado un desequilibrio entre el ácido del estómago, una enzima llamada pepsina y las barreras de defensa del revestimiento del estómago.
¿Modificando mis hábitos puedo evitar la aparición de úlcera gástrica?
Sí. Hay cambios de estilo de vida que puede hacer para ayudar a que sus úlceras se curen y prevenir que vuelvan. Entre ellos están:
- No consumir alimentos o bebidas que le provocan síntomas más graves, tales como comidas picantes y alcohol.
- Dejar de fumar
- No tomar analgésicos que probablemente le provoquen úlceras en el futuro; su médico de cabecera o farmacéutico puede brindarle asesoramiento sobre otros medicamentos que puede tomar a cambio.
¿Cuánto tiempo tarda en curarse una úlcera gástrica?
Normalmente estas úlceras cicatrizan en cuestión de meses.
¿Qué no comer cuando se tiene úlcera de estómago?
Mientras dure el tratamiento de la úlcera de estómago deben evitarse todos aquellos alimentos que contribuyen a aumentar la acidez: cítricos, salsas (especialmente la de tomate).
También platos muy condimentados o con mucha sal, alimentos muy grasos, alcohol, bebidas carbonatadas (con gas), bebidas excitantes (café, té, refrescos de cola, etc.), alimentos en conserva o precocinados, chocolate, etc.
¿Cuánto tiempo debo evitar el consumo de estos alimentos?
La dieta durante el tratamiento de la úlcera de estómago deberá mantenerse hasta que lo indique el médico. Luego se podrá volver a introducir poco a poco los alimentos “prohibidos” y otro tipo de preparaciones o técnicas culinarias.
Conclusiones
La úlcera de estómago es una herida que se produce en la mucosa del estómago que en condiciones normales lo protege de la acción de los ácidos que él mismo secreta para la digestión de los alimentos.
Al perder esa protección los jugos digestivos pueden causar dolor intenso, ardor de estómago, sensación de acidez e incluso náuseas y vómitos.
Por ello mismo, mientras se va cicatrizando esta úlcera, es importante evitar fumar, y el consumo de sustancias y alimentos irritantes para el estómago, como el alcohol, bebidas carbonatadas, alimentos muy grasos, ácidos, picantes, etc.
Este tipo de restricción alimentaria deberá mantenerse hasta que lo indique el médico, ya que una vez cicatrizada dicha úlcera, se podrá volver a introducir poco a poco los alimentos prohibidos, así como otro tipo de preparaciones y técnicas culinarias.
Bibliografía
1. Arenas Mirave. J.I. Úlcera péptica. Aspecto Humano de la Patología gastrointestinal: Consejos prácticos. Ed Litofinter inustria gráfica. S.A. Barcelona; 1995.
2. Tuneu L. Úlcera péptica. Patología Gastrointestinal y Hepática. En: Farmacia Clínica. Madrid. Síntesis;1999.p.207-219
3. De Boer WA, Joosen EA. Disease management in ulcer disease. Scand J Gastroenterol Suppl 1999; 230:23-28.
4. Martín de Argila C, Boixeda de Miguel. Ulcera péptica. En: Ponce J. Tratamiento de la enfermedades gastroenterológicas. Madrid. Doyma; 2000:109-114.
5. Sáinz R, Mearin F, Piqué JM, Saperas E, Lanas A, Borda F. Enfermedades del estómago y del duodeno. En: Farreras P, Rozman C, editores: Medicina Interna. 14ª edición: Harcourt; 2000.p.132- 178.
6. Machuca M, Fernández-Llimós F, Faus MJ. Programa Dáder Guía de seguimiento Farmacoterapéutico. Universidad de Granada. Disponible en: www.giaf-ugr.org/docu/docugiaf.htm.
7. Machuca M, Martínez-Romero F, Faus MJ. Informe farmacéutico médico según la metodología Dáder para el seguimiento del tratamiento farmacológico. Pharm Care Esp 2000; 2: 358-363.
Expertos en nutrición
- Graduada en Nutrición y Dietética Humana por la
Universidad Isabel I de Burgos
- Licenciada en Farmacia por la Universidad de Sevilla
- Experta en Nutrición y Dietética Humana por la
Universidad Complutense de Madrid
Eloisa Bocanegra
Nutricionista, Farmacéutica
y CEO de Dietfarma
Colegiada AND-00982
Dietfarma 2021 Todos los derechos reservados






